Il dolore infiammatorio, cronico in particolare, è una condizione patologica debilitante. Riduce la qualità di vita e deriva da processi infiammatori, anche di basso grado correlati a diversi tipi di malattia. Negli ultimi anni si è iniziato a considerarlo a livello mondiale una vera e propria malattia e non più soltanto un sintomo. Le statistiche epidemiologiche suggeriscono infatti che in Europa un adulto su quattro sia in una condizione di dolore cronico, mentre negli Stati Uniti più di un adulto su cinque.
Per la gestione del dolore esistono diverse terapie farmacologiche, che non sono però risolutive e comportano l’insorgenza di effetti collaterali duraturi e di varia entità. Questo fa crescere la richiesta di trattamenti alternativi che possano offrire un supporto efficace, limitando gli effetti avversi. Lo studio di derivati vegetali ha portato alla luce l’evidenza che alcuni di questi composti possono fornire un valido aiuto nelle condizioni di dolore cronico.
Dolore cronico
Per dolore si intende un’esperienza sensoriale ed emozionale sgradevole associata a un danno tissutale reale o potenziale. Si parla di dolore acuto in caso di una risposta fisiologica a uno stimolo nocivo, che dura generalmente meno di quattro settimane. Se però la durata della sensazione dolorosa supera questo termine, si parla di dolore subacuto o cronico. Questo è correlato, nella maggior parte dei casi, alla presenza di processi infiammatori. Questi generalmente stanno alla base di una malattia che ne è la fonte principale. Il dolore cronico può riguardare diversi distretti. Quelli riportati più frequentemente sono articolazioni (anche e ginocchia), schiena, testa (emicrania), dolore addominale e genitale. In alcuni casi emerge in seguito a terapie farmacologiche o a interventi chirurgici.
Come funziona la percezione del dolore?
Il dolore viene percepito attraverso il Sistema Nervoso, in particolare attraverso fibre specializzate, che prendono il nome di nocicettori. La loro attivazione serve per segnalare al Sistema Nervoso Centrale la presenza di un danno tissutale. Può però anche derivare da un danno o una disfunzione proprio a livello nervoso. In questo caso si parla di dolore neuropatico. La presenza di una lesione provoca un dolore acuto, che può cronicizzare in caso che lo stimolo lesivo sia ripetuto.
Si distinguono due tipologie principali:
- Dolore somatico, che si percepisce a livello della pelle, dei tessuti sottocutanei e delle articolazioni. Si percepisce come dolore acuto o sordo, spesso con sensazione bruciante a livello della pelle.
- Dolore viscerale, determinato dai nocicettori presenti nei visceri e nei tessuti connettivi che li circondano. Può essere un dolore di tipo acuto, profondo, talvolta crampiforme.
La percezione del dolore è fortemente influenzata anche dallo stato psicologico. Infatti, spesso chi soffre di dolore cronico prova sofferenze psicologiche. Ad esempio, stati depressivi ed ansiosi possono essere correlati ed influenzare la percezione del dolore.
I recettori del dolore
I meccanismi di percezione del dolore sono principalmente a carico del Sistema Nervoso. In particolare possiamo percepire dolore dopo uno stimolo di tipo
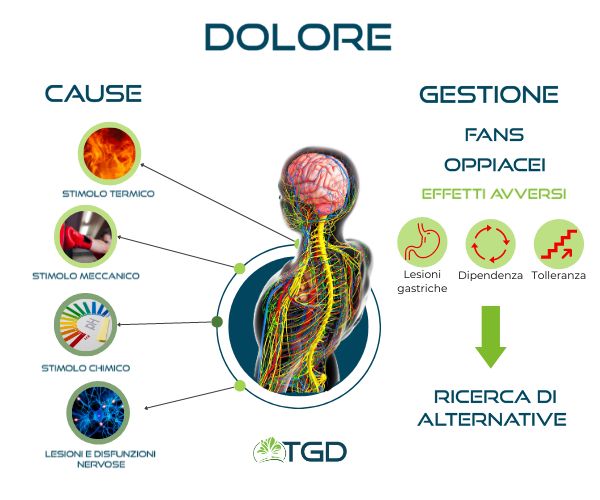
- meccanico, come una contusione o un’abrasione;
- chimico, come una bruciatura da acido o base forte;
- termico, come un’ustione da caldo o da freddo.
Lo stimolo attiva particolari recettori, detti nocicettori, che possono trasmettere l’informazione al nervo sensitivo e poi al corrispondente nervo spinale. A seconda che la trasmissione avvenga tramite fibre mielinizzate o non mielinizzate, lo stimolo sarà più rapido o più lento. Nel primo caso il dolore sarà acuto e pungente, nel secondo profondo e fastidioso. Dal nervo spinale lo stimolo viene trasmesso al Sistema Nervoso Centrale. Qui si integrano risposte
- a livello bulbare per la modulazione della percezione del dolore attraverso neurotrasmettitori;
- a livello mesencefalico la risposta emozionale al dolore, che concorre alla regolazione neuroendocrina;
- a livello della corteccia per individuare localizzazione ed intensità del dolore ed evocare le risposte sensoriali e motorie necessarie
L’insieme di queste risposte è finalizzato a riconoscere la sensazione dolorosa e alla sua riduzione attraverso la produzione di neurotrasmettitori, in particolare oppioidi endogeni.
Antidolorifici endogeni
Le molecole naturalmente sintetizzate dal corpo per ridurre la sensazione dolorosa appartengono a tre gruppi:
- Encefaline, Dinorfine, -Endorfine, sono oppioidi endogeni e agiscono sui recettori per gli oppiacei;
- Endocannabinoidi, come l’anandamide, agiscono sui recettori cannabinoidi;
- Neurotrasmettitori come Dopamina e Serotonina modulano percezione e risposta allo stimolo doloroso.
I meccanismi d’azione sono molto complessi ed integrati tra di loro, ma tutto con l’obiettivo di modulare la percezione del dolore.
Terapie antidolorifiche tradizionali
Attualmente le terapie disponibili per la gestione del dolore sono farmaci antinfiammatori non steroidei (FANS) ed oppiacei, entrambi efficaci ma il cui uso cronico è associato ad importanti effetti collaterali.
FANS (Farmaci Antinfiammatori Non Steroidei)
I FANS agiscono come inibitori dell’enzima Cicloossigenasi (COX), responsabile della produzione di mediatori chimici pro infiammatori. Esistono tre tipi di COX
- COX-1, sono enzimi costitutivi sempre attivi, responsabili anche della produzione del muco protettivo dello stomaco;
- COX-2, si attivano solo nel momento in cui è presente uno stimolo infiammatorio;
- COX-3, di più recente scoperta, è presente soprattutto a livello del Sistema Nervoso Centrale, dove concorre alla regolazione della temperatura corporea negli stati febbrili.
Tra gli effetti collaterali principali derivanti dall’uso prolungato di FANS c’è la gastrolesività, data dall’alterazione della produzione della barriera di muco a livello dello stomaco.
Oppiacei
Gli oppiacei sono una classe di farmaci che ha come capostipite la morfina, e prende il nome dall’oppio, una sostanza estratta dal lattice delle capsule di una particolare specie di papavero (Papaver somniferum). Gli oppiacei agiscono sui recettori oppioidi e inducono la riduzione della percezione dello stimolo doloroso a livello centrale. Appartengono a questa classe di farmaci la codeina, il fentanil e il metadone, usato nel trattamento dell’astinenza da eroina.
I rischi principali che derivano dall’uso prolungato di oppiacei sono sicuramente i fenomeni di tolleranza e dipendenza. Infatti nel tempo è necessario aumentare la dose di farmaco per ottenere lo stesso effetto, e anche solo dopo pochi giorni di utilizzo è possibile sviluppare sindrome da astinenza. Tutto è proporzionale a dosaggio e periodo d’uso.
Alternative agli analgesici tradizionali
La richiesta di alternative alle classiche terapie farmacologiche ha dato una forte spinta al mondo della ricerca sull’origine delle sensazioni dolorose. Per quanto riguarda i meccanismi di percezione del dolore, negli ultimi anni è emerso il ruolo fondamentale dei recettori cannabinoidi.
La scoperta di recettori specifici per i cannabinoidi (CB1 e CB2) e dei loro ligandi endogeni ha portato a una migliore comprensione delle azioni farmacologiche dei cannabinoidi come agenti terapeutici in varie condizioni di dolore. I recettori CB1 sono ampiamente distribuiti nel sistema nervoso centrale e periferico, e l’attivazione di questi recettori produce effetti psicotropi. I recettori CB2, invece, sono espressi principalmente dalle cellule immunitarie, agiscono nella periferia e non mostrano effetti psicotropi. Quando vengono attivati, questi ultimi possono influenzare il rilascio di messaggeri chimici, come ad esempio citochine da parte delle cellule immunitarie. L’attivazione dei recettori CB2 induce quindi analgesia, sia attraverso meccanismi diretti che coinvolgono neuroni sensoriali primari, che attraverso meccanismi indiretti mediati da recettori di cellule immunitarie o altri sistemi, come quello oppioide endogeno.
Il ruolo dei derivati vegetali
I trattamenti farmacologici di prima linea per il dolore cronico comprendono oppioidi e Farmaci Antinfiammatori Non Steroidei (FANS), entrambi associati a gravi effetti collaterali. Pertanto, vi è la necessità di cercare nuovi approcci che favoriscano la riduzione del dolore senza indurre eventi avversi. Tra questi, la ricerca tra i derivati di origine vegetale offre un ventaglio di composti con effetti interessanti sui circuiti neuronali correlati alla sensazione di dolore. In particolare β-Cariofillene ed eugenolo, due composti che caratterizzano l’olio essenziale di Chiodi di Garofano (Syzygium aromaticum), hanno dimostrato in vitro e in vivo interazioni con i recettori CB2 e un effetto antinfiammatorio che rendono questo derivato vegetale interessante per la formulazione di ingredienti nutraceutici. Scopri di più su Algistat ®Complex, l’integratore alimentare di TGD a base di Olio Essenziale di Chiodi di Garofano e DHA.

